2023年版国家卫健委:儿童肺炎支原体肺炎治疗方案笔记
发布时间:2023-12-22 分类:育儿知识
浏览量:97
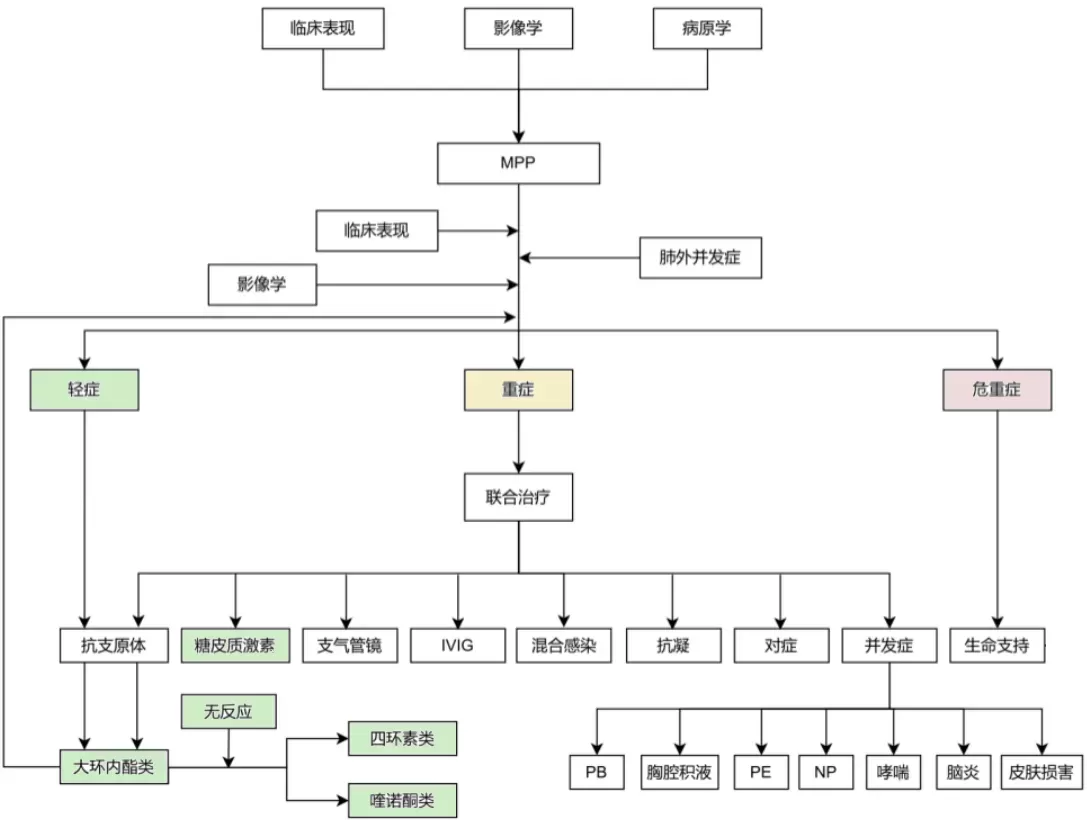
肺炎支原体肺炎(MPP)是我国5岁及以上儿童最主要的社区获得性肺炎(CAP)。如何早期发现重症和危重症病例、合理救治、避免死亡和后遗症的发生是MPP诊治的核心和关键问题。
为进一步提高儿童肺炎支原体肺炎诊疗规范化水平,国家卫健委发布了2023年版《儿童肺炎支原体肺炎诊疗指南》。
指肺炎支原体(MP)感染引起的肺部炎症,可以累及支气管、细支气管、肺泡和肺间质。
指 MPP 患儿使用大环内酯类抗菌药物正规治疗 7d 及以上,仍持续发热、临床征象及肺部影像学所见加重、出现肺外并发症者。
3、大环内酯类药物无反应性肺炎支原体肺炎(MUMPP):
指 MPP 患儿经过大环内酯类抗菌药物正规治疗 72h,仍持续发热,临床征象及肺部影像学无改善或呈进一步加重的 MPP。
MPP以发热、咳嗽为主要临床表现,可伴有头痛、流涕、咽痛、耳痛等。
咳嗽较为剧烈,可类似百日咳样咳嗽。部分患儿有喘息表现,以婴幼儿多见。肺部早期体征可不明显,随病情进展可出现呼吸音降低和干、湿性啰音。
1、MP培养:是诊断MP感染的“金标准”,但由于MP培养需要特殊条件且生长缓慢,难于用于临床诊断。
2、MP核酸检测:包括MP-DNA或MP-RNA检测,灵敏度和特异性高,适用于MPP的早期诊断。
3、MP抗体测定:MP-IgM 抗体一般在感染后4-5d出现,可作为早期感染的诊断指标。
颗粒凝集法(PA法) 是实验室测定血清MP-IgM 抗体的主要方法,单份血清抗体滴度≥1:160 可以作为MP近期感染的标准。
细菌引起的重症肺炎常在病程初期尤其是3d内出现白细胞总数、中性粒细胞占比、CRP、PCT明显升高。
4、CRP、LDH、D-二聚体、ALT明显升高,出现的时间越早,病情越重;
6、存在基础疾病,包括哮喘和原发性免疫缺陷病等疾病;
|
1、重点是早期识别和治疗重症MPP 和危重症MPP。
2、最佳治疗窗口期为发热后 5-10d 以内,病程 14d 以后仍持续发热,病情无好转者,常遗留后遗症。
3、鉴于 MPP 临床表现的异质性,应根据分型制定个体化的治疗方案。
4、轻症患儿除抗 MP 治疗外,不应常规使用全身性糖皮质激素治疗;
5、重症患儿应采取不同侧重的综合治疗(抗感染、糖皮质激素、支气管镜、抗凝等联合),既要关注混合感染,也要准确识别和治疗过强炎症反应及细胞因子风暴,若不及时控制,将可能增加混合感染和后遗症的发生机率。
|
轻症不需住院,密切观察病情变化,检测血常规和炎症指标等,注意重症和危重症识别。
正确服用退热药,对于有高凝状态并禁食者,需补充水和电解质。
干咳明显影响休息者,可酌情应用镇咳药物。祛痰药物包括口服和雾化药物,也可辅助机械排痰、叩击排痰等物理疗法。
包括阿奇霉素、克拉霉素、红霉素、罗红霉素和乙酰吉他霉素。
轻症可予 10mg/kg/d,qd,口服或静滴,疗程3d,必要时可延长至 5d;或者第一日10mg/kg/d,qd,之后5mg/kg/d,连用 4 天。
重症MPP推荐阿奇霉素静滴,10mg/kg/d,qd,连用 7d 左右,间隔 3-4d 后开始第 2 个疗程,总疗程依据病情而定,多为 2-3 个疗程。由静脉转换为口服给药的时机为患儿病情减轻、临床症状改善、体温正常时。
对婴幼儿,阿奇霉素的使用尤其是静脉制剂要慎重。大环内酯类抗菌药物治疗后 72h,根据体温情况等初步评价药物疗效。
主要包括多西环素和米诺环素,是治疗MPP的替代药物。
对耐药MPP具有确切疗效,用于可疑或确定的MP耐药的 MUMPP、RMMP、SMPP 治疗。
由于可能导致牙齿发黄和牙釉质发育不良,仅适用于 8 岁以上儿童。
8 岁以下儿童使用属超说明书用药,需充分评估利弊,并取得家长知情同意。米诺环素的作用相对较强,多西环素的安全性较高,在推荐剂量和疗程内,尚无持久牙齿黄染的报道。
推荐剂量为 2mg/kg/次,q12h,口服或者静脉。
首剂 4mg/kg/次(最大量不超过 200mg),间隔 12h 后应用维持量 2mg/kg/次(每次最大量不超过 100mg),q12h,口服一般疗程为 10d。
是治疗MPP的替代药物,对耐大环内酯类MPP具有确切的疗效,用于可疑或确定 MP 耐药 MUMPP、RMMP、SMPP 治疗。
由于存在幼年动物软骨损伤和人类肌腱断裂的风险,18 岁以下儿童使用属超说明书用药,需充分评估利弊,并取得家长知情同意。
|
|
|
|
|
|
|
|
|
|
|
|
|
青少年:500mg/d,qd,最高剂量750mg/d
|
|
|
|
|
|
|
6mg/kg/次,bid,最大剂量180mg/次,360mg/d
|
|
常规应用甲泼尼龙 2mg/kg/d,部分重症患儿可能无效,需根据临床表现、受累肺叶数量、肺实变范围和密度、CRP 和 LDH 水平、既往经验或疗效调整剂量,可达 4-6mg/kg/d;少数患儿病情严重,存在过强免疫炎症反应甚至细胞因子风暴,可能需要更大剂量。
需每日评估疗效,若有效,应用 24h 后体温明显下降或者正常,若体温降低未达预期,需考虑甲泼尼龙剂量不足、混合感染、诊断有误、 出现并发症或其他措施处置不当等因素。一旦体温正常、临床症状好转、CRP 明显下降,可逐渐减停,总疗程一般不超过 14d。
甲泼尼龙减量过程中出现体温反复,有可能是减量过快、出现并发症、混合感染或药物热等因素。
合并中枢神经系统表现、重症皮肤黏膜损害、血液系统表现等严重肺外并发症,混合腺病毒感染的重症MPP 或存在超强免疫炎症反应,肺内损伤严重等推荐使用。
存在 D-二聚体明显升高,但无肺栓塞临床表现的重症患者可考虑使用。
多用低分子量肝素钙 100U/kg/次,qd,皮下注射,一般 1-2 周。
如高度怀疑或已明确 MPP 合并肺炎链球菌(SP)、金黄色葡萄球菌(SA)感染,且耐药的可能性较低,可联合应用第二、三代头孢类抗菌药物,不推荐常规联合限制使用的抗菌药物如糖肽类、噁唑烷酮类及碳青霉烯类等;混合革兰氏阴性菌感染多见于免疫功能缺陷者或 SMPP 的后期。
抗细菌治疗方案应参考儿童 CAP、HAP 规范和指南。当所使用的抗 MP 药物对混合感染的细菌也敏感时,尤其是使用喹诺酮类药物,一般不建议额外再加用其他抗菌药物。
混合腺病毒感染时,可应用 IVIG 治疗,是否应用西多福韦根据药物可及性、免疫功能状态以及病情决定。合并流感时,可应用抗流感药物。混合鼻病毒和呼吸道合胞病毒(RSV)等感染,可对症治疗。
原发性免疫功能缺陷患儿、病程长且长期应用大剂量糖皮质激素、气管插管等患儿,可能合并曲霉或念珠菌感染。肺念珠菌感染病情较轻或氟康唑敏感者首选氟康唑,病情较重或氟康唑耐药者可应用卡泊芬净、伏立康唑或两性霉素B(含脂质体)。肺曲霉感染采用伏立康唑或两性霉素B(含脂质体)治疗。
怀疑有黏液栓堵塞和塑形性支气管炎(PB)的重症患儿应尽早进行,以减少并发症和后遗症的发生。
对于因 PB 造成的严重呼吸衰竭,若常规机械通气不能缓解,可在体外膜氧合(ECMO)下进行清除。
已发生坏死性肺炎(NP)时,除非怀疑有 PB,一般不建议进行。做好术前、术中和术后管理,避免气胸和皮下气肿的发生,重症患儿术后有可能呼吸困难加重,需观察病情变化。支气管镜介入治疗的次数根据病情而定。
中到大量胸腔积液者应尽早进行胸腔穿刺抽液或胸腔闭式引流。
单纯 MPP 一般不会发生胸膜增厚、粘连和包裹性胸腔积液,无需外科治疗。
儿童肺炎支原体肺炎诊断及治疗流程图